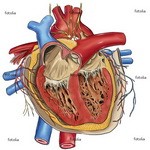
 Закупорка сердечной артерии часто становится причиной смерти.
Закупорка сердечной артерии часто становится причиной смерти.
Когда превентивных мер недостаточно, кардиохирург может провести операцию по шунтированию, наложив в обход закупоренного сосуда так называемый анастомоз, используя для этого сегмент здоровой вены или артерии.
Аортокоронарное шунтирование (АКШ) спасает людей с ишемической болезнью сердца.
ОСНОВАНИЯ ДЛЯ ОПЕРАЦИИ
Почти половина людей к 65 годам имеет симптомы ишемической болезни.
Атеросклеротические бляшки (жировые или холестериновые наросты) на внутренней поверхности кровеносных сосудов сужают диаметр артерий, ограничивая кровоток. Именно с ограничением кровоснабжения связаны проблемы ишемической болезни сердца. Пораженные сосуды могут стать непроходимыми, и в результате возможна «патология внезапной смерти». Эндотелий
(внутренняя поверхность сосуда) разрывается в месте прикрепления жировой бляшки.
Это приводит к сгущению крови и закупорке сосуда. Из-за блокады артерии может наступить смерть ткани, которую питает сосуд. Для сердца это может быть фатальным.
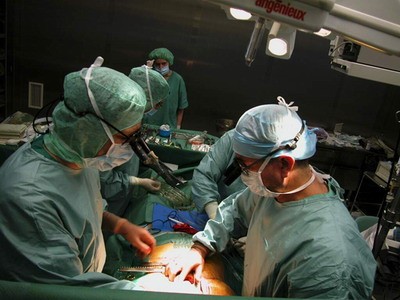
Фото №1. Подготовка больного к аортокоронарному шунтированию.
Заболевание коронарных артерий
Симптомы:
• Боль в груди: Дискомфорт в груди, испытываемый во время физических упражнений, пешей прогулки, в моменты беспокойства или в холодную погоду.
• Нарушение пищеварения: Боли после еды могут восприниматься как нарушение пищеварения.
• Боль в другой области: Могут распространяться ангинозные боли или возникать в другой области помимо груди. Возможно ощущение дискомфорта в плече или предплечье и даже боль во рту или в зубах.
• Одышка: Нехватка воздуха может возникать сама по себе или сопровождаться болью.
• Нарушение пульсации: Нерегулярное или учащенное сердцебиение.
Кто рискует?
Существуют определенные факторы, влияющие на возникновение ишемической болезни сердца, и только некоторые из них могут быть устранены.
Устранимые факторы:
• Высокое артериальное давление
• Повышенное содержание холестерина и жирных кислот в крови
• Курение
• Избыточный вес
• Проживание в зоне жесткой воды
• Отсутствие физической активности
Неустранимые факторы:
• Наследственный фактор ишемической болезни сердца
• Принадлежность к мужскому полу
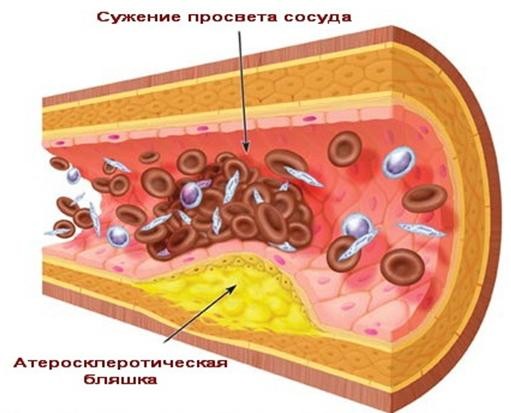
Рис №1. Сужение коронарного сосуда атеросклеротической бляшкой
Лечение ишемической болезни сердца.
Самый лучший способ — предотвратить возникновение проблемы. Иначе говоря, главный метод лечения заключается в улучшении кровоснабжения в сердечной мышце.
Оно может быть достигнуто при помощи медикаментов (антиангиальная терапия). Если медикаментозное лечение неэффективно, возможно расширение суженного участка с помощью катетера или стента (коронарная ангиопластика).
Если и этого недостаточно для устранения симптомов, то на помощь призывают хирурга. Его задача — радикальное улучшение кровоснабжения путем создания альтернативных каналов для прохождения крови на пути к сердечной мышце. «Шунты»» становятся альтернативой суженным секциям коронарных артерий.
Дня шунтирования часто используется одна из множественных подкожных вен с ноги. Но есть некоторые основания полагать, что шунты, взятые из артерий, более устойчивы к закупорке. Поэтому в последнее время увеличилось использование артерий для этой цели. К сожалению, вена или артерия, источником которой не является сам пациент, закупорится в скором времени после операции.
Можно использовать внутреннюю грудную (маммарную) артерию, лучевую артерию руки, артерии брюшной стенки и живота.
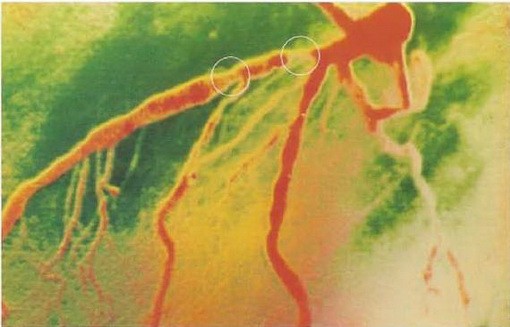
Фото №2. Коронарная артерия, проходящая на рисунке справа налево, сужена в нескольких местах.
Места основных коронарных артерий, в которых возможно провести шунтирование.
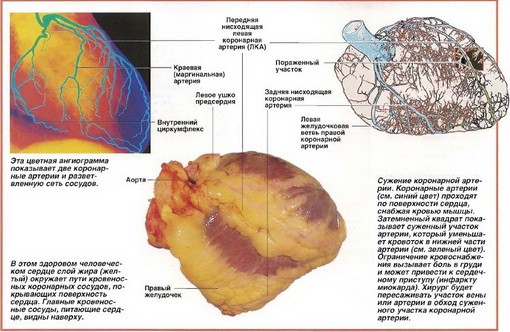
Рис №2. Коронарные артерии которые возможно шунтировать
Степень успешности операции аортокоронарного шунтирования:
Операция АКШ безопасна. Только 1% пациентов умирает во время операции или в течение последующих 30 дней. Обычно в течение
длительного периода времени после операции больные чувствуют себя так же, как другие люди их возрастной группы, у которых нет болезни сердца.
Приступы стенокардии могут повторяться. Сегодня примерно 1/5 часть больных приходит на повторное обследование через 10 лет. Естественно, хорошие результаты операции закрепляются тщательным контролем факторов риска. Ишемическая болезнь сердца представляет собой больший риск для жизни, нежели операция. Если сужена правая коронарная артерия и обе главные ветви левой (что вызывает уменьшение активности сокращений сердца), или если главный ствол левой коронарной артерии значительно сужен, то операцию рекомендуют только ради выживания.
Перспективы:
Аортокоронарное шунтирование — одна из наиболее часто проводимых операций в Великобритании и других западных странах. В Соединенном Королевстве осуществляется около 30 ООО операций в год. Несмотря на то, что уровень смертности в Великобритании в целом снижается с 1970 года, в Шотландии и
Северной Ирландии он, к сожалению, не падает. Здесь риски самые высокие в мире, и только недавно бывшие страны Советского блока обошли этот показатель.
Известно, что в Великобритании ежегодно нуждаются в операции не 30 ООО человек, а более 45 ООО. Это огромная цифра, но ведется большая работа по поиску альтернативных методов решения проблемы для многих людей.
Превентивные меры показывают, что уменьшение количества больных, нуждающихся в этой операции, возможно.
ОПЕРАЦИЯ АОРТОКОРОНАРНОГО ШУНТИРОВАНИЯ
История болезни: Г-н Томас, 59-летний водитель танкера, женат, имеет двоих взрослых детей. У него был опоясывающий лишай с правой стороны шеи, а затем возникли дискомфортные ощущения сжатия в горле, сопровождающиеся потоотделением и тошнотой. Впервые он почувствовал эти симптомы, когда поднимался по ступенькам своего грузовика. Они продолжались, и Томас решил обратиться за консультацией к терапевту.
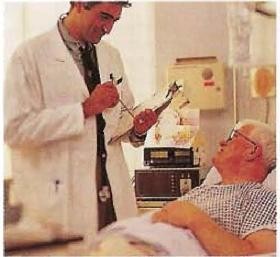
Фото №3: Кардиоторакальный хирург-консультант объясняет г-ну Томасу, что он намеревается делать.
Высокое артериальное давление, ожирение и длительная история курения Томаса были достаточным основанием для того, чтобы сделать ЭКГ. Ее результаты показали наличие ишемической болезни сердца.
Томас был направлен к кардиологическому эксперту (терапевту, специализирующемуся по проблемам сердца, — не хирургу). Несмотря на примененное медикаментозное лечение, боли продолжались.
Тесты подтвердили наличие заболевания, в частности ангиограмма или коронарография (тест с применением красителя, вводимого в артерию для выявления сужения) позволила обнаружить сужение в левой главной коронарной артерии с поражением левых и правых сосудов. Так как медикаментозное лечение не привело к успеху, а ангиопластика (растяжение суженного сосуда с использованием катетера или стента) не подходила, г-на Томаса направили на операцию.
Понедельник: Г-н Томас госпитализирован.
Проанализирован его анамнез, данные осмотров и тестов. Две дозы крови для переливания исследуются на совместимость. Пациенту объясняют суть операции и предупреждают о риске, связанном с ней. Получают письменное согласие на АКШ.
Вторник: Рано утром г-на Томаса готовят к операции.
8:40 Вскрытие грудной клетки.
Кожа уже обработана, пациент одет в стерильную одежду. Один из хирургов делает разрез на ноге для извлечения вены, а второй разрезает кожу на груди. После предварительного разреза обычным скальпелем он использует электрический, который разрезает сосуды, останавливая кровотечение.
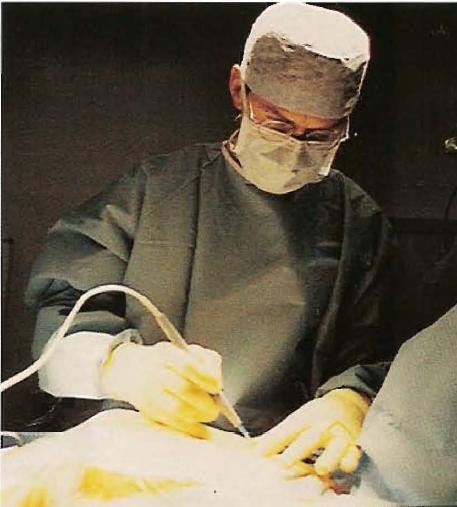
Фото №4. 8:48 Хирург разделяет грудную кость электропилой с пневмоприводом.
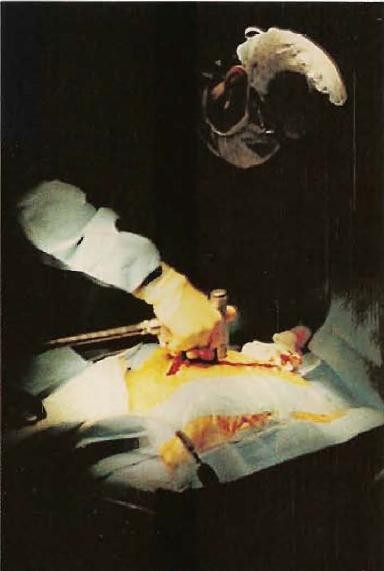
Фото №5 8:55 Изъятие артерии и вены
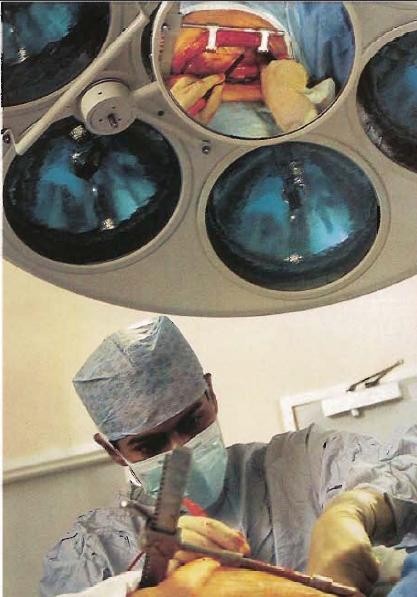
Фото №6. Вид внутренней грудной (маммарной) артерии в зеркале в центре хирургической лампы. Эта артерия очень эластична. Верхний ее конец останется на месте, она будет отрезана в нижней части, а затем подсоединена к коронарной артерии.
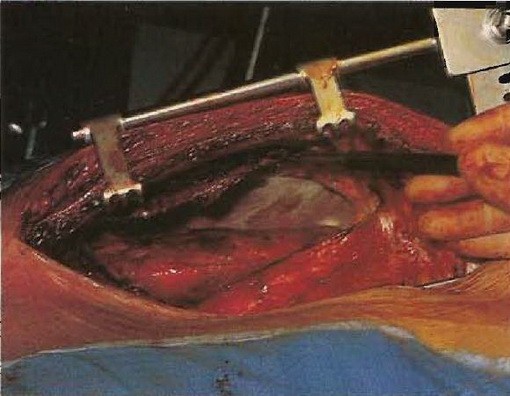
Фото №7. Вдоль левого края грудины устанавливают угловой ретрактор, чтобы его приподнять и открыть маммарную артерию, проходящую по внутренней стороне груди.
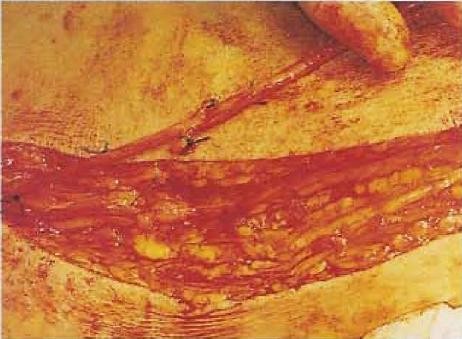
Фото №8. В это же время одна из главных вен на ноге - большая подкожная вена — подготовлена для пересадки. Она почти полностью удалена с левого бедра.
9:05 Подсоединение к аппарату «сердце-легкие»

Фото №10. Аппарат «сердце-легкие» еще не подсоединен к пациенту. Один из пяти вращающихся насосов обеспечивает циркуляцию крови, а остальные используются как побочные насосы для транспортировки разделенной крови, чтобы предотвратить ее потери при операции. Больному необходимо ввести гепарин — средство для разжижения крови и предотвращения образования сгустков во время ее прохождения через пластиковые трубки.

Фото №11. Часть аппарата «сердце-легкие» — мембранное оксигенирующее устройство, поддерживающее циркуляцию крови в теле пациента. В данный момент устройство заполнено кровью, из нее выводится углекислый газ. Кровь повторно насыщается кислородом и возвращается в тело пациента.
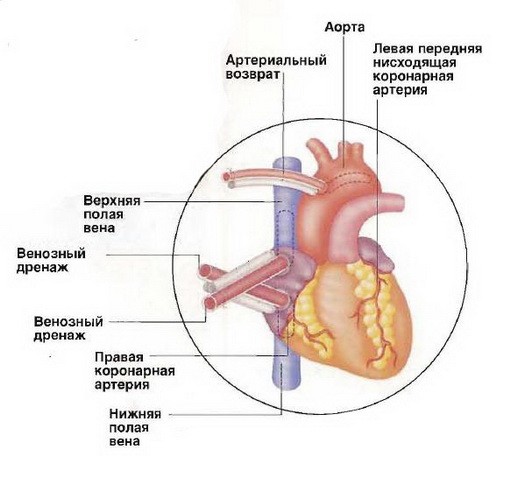
Рис №3. Трубка артериального возврата вставляется в аорту (главную артерию тела), а два венозных дренажа — в полую вену (главную вену тела).
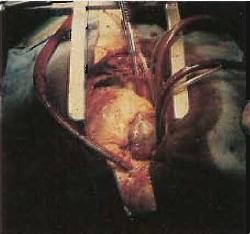
Фото №12. Трубки к аппарату «сердце-легкие». Слева — с яркой красной кровью — линия артериального возврата, по которой кровь идет назад, в аорту пациента. Справа — две трубки, отводящие кровь из нижней и верхней полой вены под действием гравитации. Разрез в грудине фиксируется распоркой.
9:25 Остановка сердца
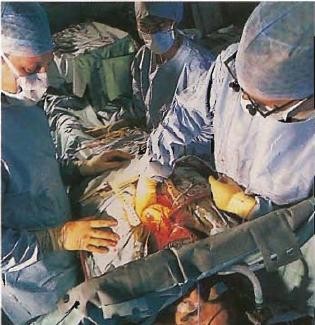
Фото №13. На главной артерии — аорте — поставлен зажим, изолирующий сердце от искусственной циркуляции крови. В изолированную аорту вводится охлажденная жидкость, останавливающая сердце. Хирург надевает специальные очки для микрохирургии с лупами, дающими увеличение в 2,5 раза. Кровяные сосуды, которые он будет пересаживать, имеют диаметр 2-3 мм, а швы — диаметр человеческого волоса.
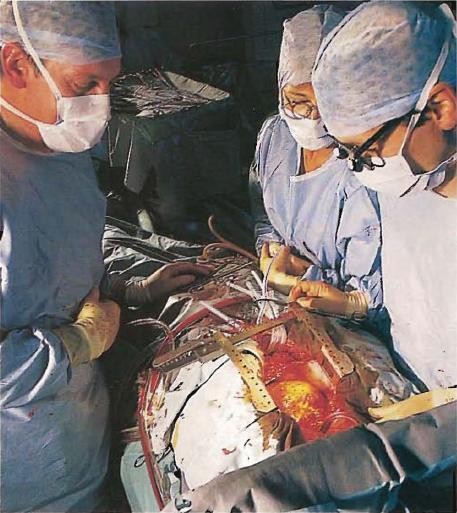
Фото №14. Проводится тщательная проверка сердца в подтверждение данных, полученных при помощи ангиограммы. Уточняется, какие коронарные артерии необходимо шунтировать. Решено сделать два шунта.
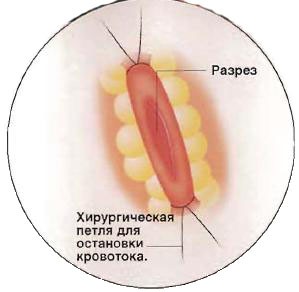
Рис №5. После остановки кровотока в левой передней нисходящей артерии с помощью хирургической петли делается разрез длиной 1 см в месте шунтирования.
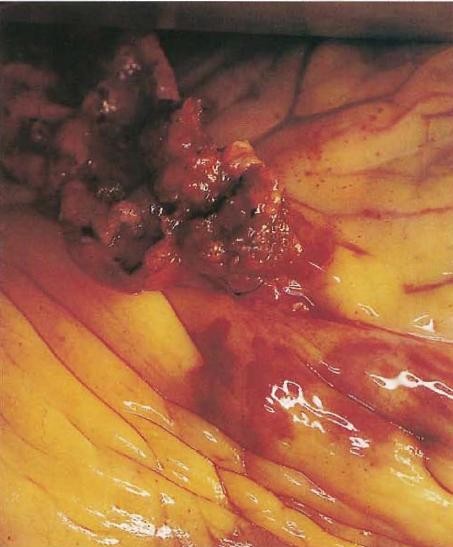
Фото №15. Крупный план сердца. Левая внутренняя грудная (маммарная) артерия — в левом верхнем углу — пришита к левой
передней нисходящей артерии, так что кровоток к сердцу
восстановлен. Артерии скрыты эпикардиальным жиром.
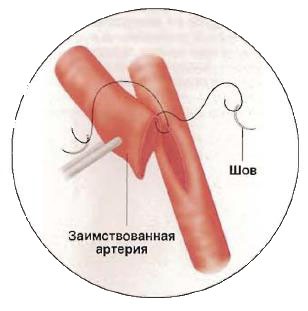
Рис №6. Конец левой внутренней грудной артерии пришивается сбоку к левой передней нисходящей артерии. Так образуется первый обходной шунт.
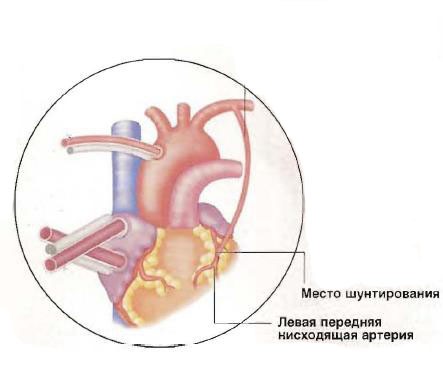
Рис №7. Положение первого выполненного шунта. Конец нижней части левой внутренней грудной артерии — кровеносный сосуд диаметром 3 мм — полностью пришит к левой передней нисходящей
артерии.
10:22 Второй обходной шунт
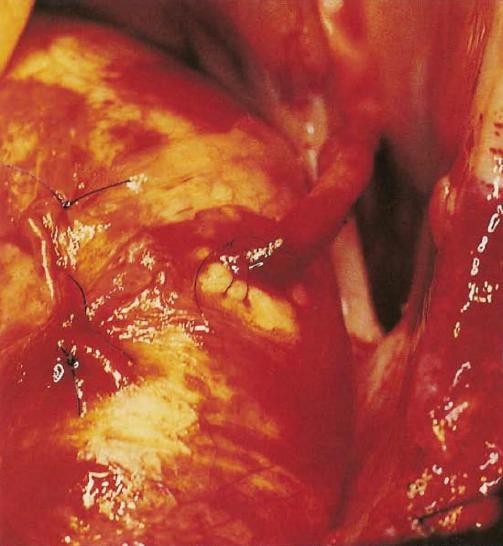
Фото №16. Второй обходной шунт верхним концом пришит к аорте, а нижним — к правой задней нисходящеи артерии. Поперечный зажим снят, кровоток через сердце восстановлен.
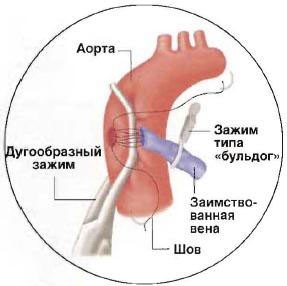
Рис №8. Верхний конец венозного шунта соединяется с аортой. Часть аорты изолируется дугообразным зажимом, и делается отверстие, в которое вшивается вена.
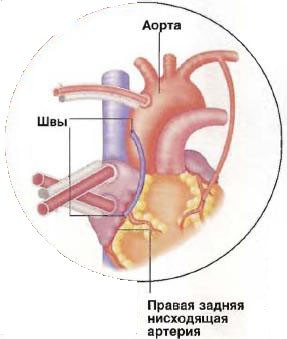
Рис. №9. Окончание обоих процессов обходного шунтирования. Второй шунт, изображенный в левой части схемы, образован из подкожной вены голени.
11:18 Закрытие грудной клетки
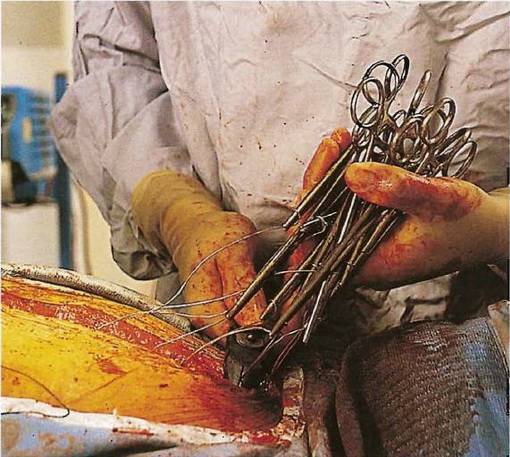
Фото №17. Кровообращение восстановлено, сердце сокращается после электрошока с переходом от желудочковой фибрилляции в синусовый режим. Два дренажа установлены в передней и задней частях сердца. Эффект разжижения крови гепарином ликвидирован препаратом протамин. Хирург сшивает разделенные половины грудины. Кожу он зашьет внутренним рассасывающимся швом.
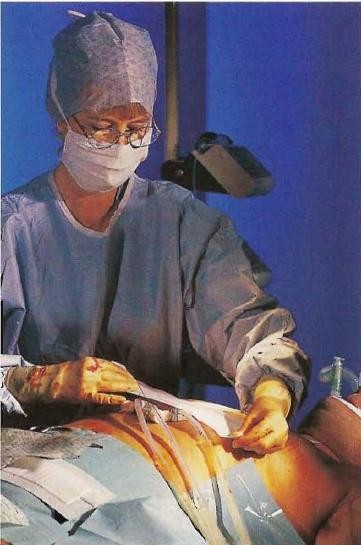
Фото №18. Медсестра наклеивает ленту на шов и на дренажные трубки, ведущие от груди пациента. Скоро больного поместят в палату интенсивной терапии, где он будет наблюдаться.
| Комментарии |
|
3.26 Copyright (C) 2008 Compojoom.com / Copyright (C) 2007 Alain Georgette / Copyright (C) 2006 Frantisek Hliva. All rights reserved."
| < Предыдущая | Следующая > |
|---|



