 Еще в древние времена люди пытались помочь и поддержать друг друга во время болезни и в преддверии надвигающейся смерти. Умирающего человека окружала обстановка таинственности и торжественности. Болезнь и смерть есть и всегда будут неизбежной частью человеческого опыта. По тому, как общество заботится о детях, престарелых и умирающих, судят о зрелости этого общества. C целью облегчения страданий инкурабельного больного, в том числе умирающего, зарождается паллиативная помощь (и хосписная как ее компонент для оказания помощи в конце жизни).
Еще в древние времена люди пытались помочь и поддержать друг друга во время болезни и в преддверии надвигающейся смерти. Умирающего человека окружала обстановка таинственности и торжественности. Болезнь и смерть есть и всегда будут неизбежной частью человеческого опыта. По тому, как общество заботится о детях, престарелых и умирающих, судят о зрелости этого общества. C целью облегчения страданий инкурабельного больного, в том числе умирающего, зарождается паллиативная помощь (и хосписная как ее компонент для оказания помощи в конце жизни).
Паллиативная помощь — всесторонняя медико-социальная помощь больным с диагнозом активного (при наличии симптомов, требующих активного медицинского вмешательства) неизлечимого прогрессирующего заболевания на стадии, когда исчерпаны все возможности специального/радикального лечения. Основной целью такой помощи является улучшение качества жизни больного и членов его семьи, что достигается благодаря активному выявлению, тщательной оценке и симптоматической терапии боли и других проявлений болезни, а также оказанию психологической, социальной и духовной поддержки как самому пациенту, так и его близким. Принципы паллиативной помощи могут быть реализованы на более ранних стадиях заболевания в сочетании с другими методами лечения [1–7].
Решающим условием для развития паллиативной помощи является создание условий, необходимых для признания важности самой идеи холистической помощи инкурабельным больным и умирающим. Совершенно необходимо, чтобы общество, в том числе и сами пациенты и их семьи, осознавали важность паллиативной помощи и знали о ее возможностях.
Необходимо отметить, что в новом Федеральном законе Российской Федерации № 323-ФЗ от 21 ноября 2011 г. «Об основах охраны здоровья граждан в Российской Федерации» впервые в истории отечественного здравоохранения признается необходимость развития в стране паллиативной помощи. «Паллиативная медицинская помощь, — говорится в законе, — представляет собой комплекс медицинских вмешательств, направленных на избавление от боли и облегчение других тяжелых проявлений заболевания, в целях улучшения качества жизни неизлечимо больных граждан» (статья 36) [8]. Паллиативная медицинская помощь в соответствии с законом впервые признана одним из видов медицинской помощи, оказываемой населению. В законе говорится о том, что паллиативная помощь «… оказывается медицинскими работниками, прошедшими обучение по оказанию такой помощи» (статья 36), а также отмечается, что «паллиативная помощь в медицинских учреждениях оказывается в рамках программы государственных гарантий бесплатного оказания гражданам медицинской помощи…» (статья 80). С принятием нового закона открываются новые возможности для развития паллиативной помощи в регионах страны.
Являясь инициатором зарождения нового направления, ВОЗ провозглашает основные принципы, в соответствии с которыми паллиативная помощь:
- утверждает жизнь и считает смерть естественным закономерным процессом;
- не имеет намерений продления или сокращения срока жизни;
- старается насколько возможно долго обеспечить условия для того, чтобы больной мог вести активный образ жизни;
- предлагает помощь семье пациента во время его тяжелой болезни и психологическую поддержку в период переживания тяжелой утраты;
- использует межпрофессиональный подход с целью удовлетворения всех потребностей пациента и его семьи, в том числе и организацию ритуальных услуг, если это требуется;
- улучшает качество жизни пациента и может также положительно влиять на течение болезни;
- при достаточно своевременном проведении мероприятий в совокупности с другими методами лечения может продлить жизнь больного [2].
Паллиативная помощь складывается из двух больших компонентов — это облегчение страданий больного на протяжении всего периода болезни (параллельно с радикальным лечением) и помощь (медицинская, психологическая, социальная, духовная) в последние месяцы, дни и часы жизни. Именно помощи больному в конце жизни в России уделялось и до сих пор уделяется очень мало внимания. Неправильным было бы считать, что умирающий больной нуждается только в уходе. На самом деле существуют профессиональные тонкости искусства облегчения страдания больного, которые могут решить только подготовленный врач и медицинская сестра.
В настоящее время в ряде стран «помощь (больному) в конце жизни», или хосписная помощь (end-of-life care), выделена как самостоятельное направление паллиативной помощи. Ведущим компонентом в этом направлении является формирование особой философии, организация психологической поддержки больного и его семьи. Поэтому часто говорят, что паллиативная помощь и хоспис как одна из форм паллиативной помощи — это не просто лечебное учреждение, это — философия.
К сожалению, врачей и медицинских сестер не учат искусству оказания помощи умирающим. До сих пор сохраняется игнорирование умирающих больных, им остается недоступной медицинская помощь, весь уход ложится на плечи родственников и близких.
Однако надо помнить, что некоторые симптомы причиняют умирающим больным значительные страдания. Владение основными методами купирования симптомов у пациентов в последние дни жизни — одно из основных профессиональных требований для врача любой специальности. Однако простого владения навыками купирования симптомов недостаточно. Для оказания умирающим больным действенной помощи врач должен иметь хорошее представление об этой сфере деятельности, а также обладать умением общаться, принимать решения и строить взаимоотношения с людьми.
Выбор тактики для облегчения страданий умирающего начинается, как и в любом разделе клинической практики, с всесторонней оценки состояния больного. Необходимо активно выявлять проблемы, которые могут причинять страдания больному. Такая оценка формирует основу не столько для поиска решения отдельных проблем, сколько для определения целей лечения. Процесс оценки может сам по себе быть терапевтическим средством. Он дает пациенту возможность осознать, что его воспринимают как личность и относятся к нему с сочувствием.
Поскольку симптомы по сути своей носят субъективный характер, «золотым стандартом» для оценки является описание самим пациентом ощущений и переживаний. Существуют проверенные методики оценки симптомов, которые могут помочь врачу представить себе, как пациент воспринимает тот или иной симптом (например, степень его тяжести и др.). Решая вопрос о проведении диагностических тестов, следует оценить их целесообразность с точки зрения возможности облегчить страдания больного. Не стоит проводить сложную диагностику лишь ради того, чтобы выполнить стандарт обследования.
У большинства людей в терминальной стадии жизни наблюдаются патологические изменения аффективной и когнитивной функций, при этом возникает целый спектр эмоций и страхов. Страх потерять контроль над собой, быть брошенным, стать обузой, страх боли и других физических страданий нередко бывает настолько сильным, что у больного возникает желание ускорить приближение смерти. Поэтому при разговоре с больным необходимо провести оценку его эмоционального статуса, уловить признаки депрессии, тревожного состояния и нарушения когнитивной функции, поскольку эти проблемы можно и нужно корректировать [9, 10].
Необходимо помнить о том, что в последние дни жизни больного следует отменить некоторые медикаменты, прием которых не имеет никакого смысла и лишь нарушает комфорт пациента и даже может усугубить его состояние. Могут быть отменены в последние 48 часов жизни такие препараты, как антибиотики, витамины, препараты железа, гормоны, кардиотоники, слабительные, сахароснижающие, диуретики, гипотензивные средства. Можно продолжать при необходимости введение обезболивающих средств, противосудорожных, антихолинергических и противорвотных средств, транквилизаторов. То есть следует обеспечить больному максимальный покой, отсутствие боли и симптоматическое купирование других тягостных симптомов.
В жизни каждого человека присутствует духовная сторона. Как показывают исследования, независимо от того, что вкладывается в понятие духовности — религиозный смысл или индивидуальное представление о смысле и тайне жизни, сущности бытия, больные охотно идут на разговор об их духовных проблемах. Хотя помощь такого рода обычно оказывает священник, врач должен учитывать, что часто духовные проблемы могут проявляться в виде страданий физического, душевного или социального характера.
Врач должен уметь проводить предварительную оценку социальных и практических потребностей пациента. Нерешенные проблемы взаимоотношений, неулаженные финансовые, юридические и практические дела могут быть источником душевных страданий больного. Поскольку многие семьи тратят на лечение и уход за больным часто все свои сбережения, иногда теряя при этом источник дохода, важно знать, каково финансовое положение пациента. Необходимо подумать об организации практической помощи: даже самый безупречный план лечения может не дать желаемых результатов, если не позаботиться о сугубо бытовых проблемах повседневной жизни.
В последние дни и часы жизни в организме происходит ряд физиологических изменений. Каждое из них, если не понимать его сути, может стать поводом для тревоги и производить угнетающее впечатление на родственников.
Слабость и утомляемость. По мере угасания функций организма у больного нарастают слабость и утомляемость. Больной может отказываться от привычной двигательной активности, в этом случае его не следует насильно заставлять двигаться. На этой стадии большинство препаратов для борьбы со слабостью можно отменить. При ограничении движений в суставах могут возникнуть тугоподвижность или боли. Продолжительное надавливание на один и тот же участок кожи, особенно над костными выступами, повышает риск ишемии кожи и появления болезненных ощущений. Больному необходимо устроить удобно постель, подложив подушки, чтобы реже возникала потребность поворачиваться.
Прекращение приема пищи и жидкости. В последние дни жизни больные, как правило, полностью теряют аппетит и перестают пить [11, 12]. Родственников это очень беспокоит. Однако специалисты считают, что обезвоживание в последние часы жизни не причиняет страданий и может стимулировать выделение эндорфинов и анестезирующих веществ, которые улучшают самочувствие больного [13–16]. В данном случае часто низкое артериальное давление и слабый пульс связаны с процессом умирания, а не с обезвоживанием. Пациент, который не может принимать вертикальное положение, не испытывает головокружения. При тщательном гигиеническом уходе за ротовой полостью, полостью носа и слизистой глаз можно не опасаться, что больной испытывает жажду.
При наличии периферических отеков или асците у больного в организме скапливается избыток воды и солей, поэтому обезвоживания не происходит, хотя внутрисосудистый объем жидкости может сократиться вследствие гипоальбуминемии. Иногда назначают парентеральное введение растворов — внутривенно или подкожно, особенно если необходимо лечение делирия.
Следует обратить внимание, что парентеральное введение жидкости в последние дни жизни может оказать неблагоприятное действие, что очень часто недооценивается врачами. Парентеральное введение чрезмерного количества жидкости, особенно при значительной гипоальбуминемии, может привести к перегрузке системы кровообращения с развитием периферических отеков и/или отека легких, вызвать усиление одышки, кашля и увеличение секреции желез ротовой полости и трахеобронхиального дерева. Кроме того, внутривенные капельницы причиняют неудобство больному, особенно если он истощен и у него плохо определяются вены.
Потеря способности глотать. Если пациент не может глотать, следует прекратить давать ему пищу и препараты внутрь. Предупредите членов семьи и ухаживающих за больным медперсонал об опасности аспирации. Для уменьшения выделения слюны и других продуктов секреции можно назначить скополамин или гиосцина бутилбромид [17]. Эти препараты сведут к минимуму или устранят шумное «клокотание» при дыхании из-за скопления слизи в глотке и трахее. Отсасывание жидкости из ротоглотки чаще всего неэффективно, поскольку выделения обычно находятся за пределами досягаемости катетера. Длительные попытки отсосать слизь могут лишь потревожить до этого спокойного больного и взволновать находящихся рядом членов семьи.
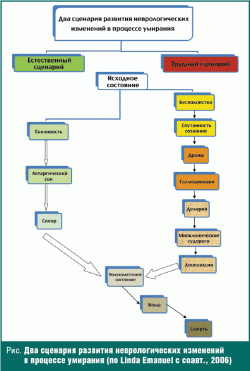 Неврологические изменения. Неврологические изменения, связанные с процессом умирания, обусловлены рядом одновременно происходящих необратимых процессов. Наличие или отсутствие таких изменений обуславливает тяжесть процесса умирания и некоторыми авторами называется «дорогой» к смерти (рис.). Большинство больных следуют по «обычной дороге», для которой характерно постепенное угасание сознания, после чего наступает кома, а затем смерть [18].
Неврологические изменения. Неврологические изменения, связанные с процессом умирания, обусловлены рядом одновременно происходящих необратимых процессов. Наличие или отсутствие таких изменений обуславливает тяжесть процесса умирания и некоторыми авторами называется «дорогой» к смерти (рис.). Большинство больных следуют по «обычной дороге», для которой характерно постепенное угасание сознания, после чего наступает кома, а затем смерть [18].
Агональный делирий. Первым сигналом, возвещающим о том, что больному предстоит пройти по «трудной дороге» к смерти, может служить появление делирия с ажитацией. У таких больных часто появляется спутанность сознания (дезориентация), беспокойство, возбуждение; иногда возникает инверсия цикла сна и бодрствования. Для семьи и ухаживающего медперсонала, которые не понимают сути происходящего, зрелище агонального делирия с ажитацией может быть очень тяжелым.
Если делирий нераспознан или не приняты меры для его устранения, то членам семьи скорее всего запомнится страшная смерть «в ужасных мучениях», что возможно, по их мнению, было спровоцировано назначением лекарств. Это произведет тяжелое впечатление на родственников, даже если вся предыдущая медицинская помощь была организована безупречно.
Необходимо попытаться определить причины делирия и купировать их. Однако если больной доживает последние часы и отмечаются другие признаки процесса умирания, лечение следует направить на купирование симптомов, связанных с агональным делирием, чтобы успокоить пациента и его близких.
Когда возбуждение и беспокойное поведение больного сопровождаются стонами и гримасами, это часто истолковывают как свидетельство физической боли [19]. Однако нужно иметь в виду, что в последние часы жизни неконтролируемая боль развивается или усиливается редко. Признаком наличия боли может быть напряженный лоб, в частности появление на нем глубоких морщин. Терминальное беспокойство мучительно для пациентов, находящихся в сознании и, вероятно, также для пациентов в полубессознательном состоянии.
Если трудно оценить состояние пациента, который находится без сознания, и врач думает, что его беспокоит боль, можно попробовать назначить опиоиды. Но необходимо помнить, что при низком почечном клиренсе опиоиды могут аккумулироваться и усугублять делирий. Если пробное введение дозы опиоидов не снимает возбуждения или усугубляет делирий, усиливая возбуждение или провоцируя миоклонические судороги, следует назначить лечение для купирования симптомов, связанных с делирием.
Для лечения агонального делирия широко применяются бензодиазепины, поскольку они обладают анксиолитическими, амнестическими и противоэпилептическими свойствами и расслабляют скелетные мышцы [19].
Предварительно растворенный лоразепам для приема внутрь можно наносить на слизистую оболочку щеки, увеличивая дозу до получения нужного эффекта. Необходимо помнить, что на некоторых больных бензодиазепины оказывают парадоксальное действие, вызывая возбуждение. По мнению некоторых авторов антипсихотические средства, галоперидол и хлорпромазин, не обеспечивают адекватную седацию и могут приводить к усилению тонуса мышц и появлению конвульсий [20].
Диазепам 5–10 мг можно назначать перорально, ректально (в суппозиториях или инъекционно через ректальный зонд) или внутривенно (если венозый катетер установлен по другим причинам), поскольку этот препарат плохо всасывается после внутримышечных или подкожных инъекций. Его следует назначать через 6–12 ч, и доза титруется по эффекту.
Мидазолам имеет преимущество в том, что его можно назначать непрерывной подкожной инфузией и его также можно смешивать в одном шприце с морфином. Обычная начальная доза мидазолама составляет 2,5–10 мг подкожно через 2 ч или 10–20 мг в сутки.
Тазепам может вводиться в домашних условиях ректально (в виде капсул темазепама для приема внутрь). Для достижения эффекта в капсулах рекомендуется предварительно иголкой проделать отверстие [21].
Если лечение бензодиазепинами не дает желаемого результата, следует назначить фенобарбитал. Начинают с 60–120 мг, подкожно каждые 4–8 ч, постепенно повышая дозу. После достижения эффективной дозы препарат можно назначать в виде непрерывной подкожной инфузии, но не следует смешивать его с морфином или другими препаратами.
Терминальное тахипноэ. Терминальное тахипноэ производит угнетающее впечатление на родственников и других пациентов, хотя сам человек находится уже без сознания. У особенно ослабленных пациентов возможно появление на фоне дыхательных движений предсмертных хрипов, обусловленных перемещением секрета в глотке, трахее и крупных бронхах. Считается, что предсмертные хрипы не доставляют беспокойства больному, находящемуся без сознания.
При появлении терминального тахипноэ необходимо придать больному положение лежа на боку и объяснить суть происходящего родственникам, успокоить их. В качестве медикаментозной терапии чаще всего используются препараты, подавляющие секрецию слизи. Препаратом выбора считается гиосцина бутилбромид (20 мг однократно, затем 20 мг/24 часа подкожно).
Ослабление сфинктеров в последние часы жизни может привести к недержанию мочи и кала. Отвод мочи катетером и использование абсорбирующих пеленок помогают свести к минимуму смену белья и проведение гигиенических процедур. Однако при минимальном выделении мочи в этом не всегда есть необходимость, достаточно бывает использовать подгузники. Очень важно содержать кожу больного в чистоте, следует регулярно проводить гигиенические процедуры.
Использование абсорбирующего белья (подгузники, урологические прокладки и впитывающие пеленки) помогут свести к минимуму травмирование тканей и необходимость частой смены белья, что поможет обеспечить покой пациенту и значительно облегчить труд ухаживающих за ним людей.
Развитие олиго- или анурии в последние дни жизни не требует обследования или терапии, если это не сопряжено с болью или нарастающей одышкой.
Если окружающие не понимают, что происходит, каково состояние больного, на них могут угнетающе действовать то, что глаза больного постоянно открыты. При тяжелом истощении уменьшается объем ретробульбарной клетчатки, и глазное яблоко западает в глазницу иногда настолько глубоко, что длины век не хватает на то, чтобы сомкнуться и закрыть конъюнктиву полностью. В таком случае необходимо поддерживать влажность конъюнктивы с помощью глазных мазей или физиологического раствора.
Если больной умирает дома, то родственникам больного необходимо объяснить, что процесс умирания так же индивидуален, как и процесс рождения. Невозможно предугадать точное время смерти и как именно все будет происходить. Расскажите близким, что люди, которые стоят на пороге смерти, испытывают ряд похожих симптомов, независимо от типа заболевания.
С приближением смерти появляются определенные физические и эмоциональные симптомы: возникает и прогрессирует день ото дня сонливость и выраженная слабость, периоды бодрствования уменьшаются, угасает энергия; изменяется характер дыхания: периоды частого дыхания сменяются остановками; ухудшается аппетит, человек пьет и ест меньше, чем обычно, потом совсем отказывается от пищи и воды. Моча становится темно-коричневой или темно-красной, кишечник перестает опорожняться или наоборот бывает непроизвольный стул. Изменяются слух и зрение — они не просто ухудшаются, а наоборот, человек может слышать и видеть вещи, которые другие не замечают. Меняется температура тела, она может быть повышенной или наоборот очень низкой.
По мере приближения ухода из жизни человек перестает проявлять интерес к внешнему миру и отдельным деталям повседневной жизни.
Если умирающий человек, о котором вы заботитесь, видит или слышит что-то или кого-то, чего не видите вы, с ним следует согласиться — признайте то, что он видит или слышит. Отрицание этих переживаний может расстроить умирающего человека. Поговорите с человеком, даже если он в коме, подержите его за руку. Известно, что умирающие люди могут слышать, даже когда они находятся в глубокой коме. Есть пример того, что люди, которые выходили из комы, говорили, что они могли слышать все происходящее, находясь без сознания.
Принципы общения с умирающим человеком. Облегчить состояние умирающего только с помощью лекарственных средств невозможно. Не менее важно, а может быть и наиболее важно общение с больным, отношение к нему, как к живому человеку, который слышит и чувствует, нуждается в вашем присутствии и участии до самого конца. Поэтому при общении с умирающим человеком:
- будьте всегда готовы оказать помощь;
- проявляйте терпение;
- дайте возможность ему выговориться, умейте активно слушать;
- произнесите несколько утешающих слов, объясните больному, что испытываемые им чувства совершенно нормальны;
- спокойно относитесь к его гневу и недовольству;
- избегайте неуместного оптимизма.
Умирающему больному необходимо чувствовать себя защищенным. Он хочет, чтобы его успокоили, сказали ему, что он не будет страдать в момент умирания. Надо помочь больному справиться со страхом. Надо говорить с ним о его страхах. Нельзя обходить эту тему молчанием на том основании, что вы не можете сделать его снова здоровым.
Необходимо спрашивать, слушать и стараться понять, что чувствует больной, помочь ему доделать земные дела, обещать исполнить его последнюю волю, если он сам не успел что-то сделать. Больному важно знать, что для него делается все возможное. Он не должен чувствовать себя в изоляции, не должен ощущать, что от него что-то утаивают. Нельзя использовать ложные обещания выздоровления как способ не говорить с больным на трудные темы.
Основная помощь больному состоит в постоянном общении с ним, в совместном проживании последнего периода его земной жизни. С больным следует установить доверительные отношения. Он должен знать, что в момент смерти не останется один и что кто-то будет помогать ему прожить этот период. Само по себе наше присутствие у постели тяжелого больного и умирающего может иметь успокаивающее действие.
Больной должен быть уверен в том, что ему помогут снять боль и другие тягостные ощущения в момент смерти. Многие больные нуждаются в телесном контакте с близкими людьми в момент смерти. Они просят, чтобы их взяли за руку, положили руку на лоб, обняли и т. п.
Для того чтобы помочь больному справиться со страхом, необходимо уметь слушать; понимать невербальный язык; уметь оказать эмоциональную поддержку; общаться с больным открыто, доверительно; относиться к нему с сочувствием и уважением; честно отвечать на вопросы; не внушать несбыточных надежд; давать возможность задавать вопросы; понимать потребности больного; принимать во внимание и стараться удовлетворить его психические, социальные и духовные потребности; предвидеть трудности и быть готовым к их преодолению.
В заключение хочется процитировать слова митрополита Антония Сурожского: «Если бы я знал, если бы вы знали, что человек, с которым вы разговариваете, может вот-вот умереть и что звук вашего голоса, содержание ваших слов, ваши движения, ваше отношение к нему, ваши намерения станут последним, что он воспримет и унесет в вечность — как внимательно, как заботливо, с какой любовью мы бы поступали!.. Опыт показывает, что перед лицом смерти стирается всякая обида, горечь, взаимное отвержение. Смерть слишком велика рядом с тем, что должно бы быть ничтожно даже в масштабе временной жизни» [22].
Литература
- Doyle D., Hanks G., MacDonald N. Introduction. Oxford textbook of Palliative Medicine. 1993. P. 3.
- WHO Definition of Palliative Care. WHO, 2007. URL: http://www.who.int/cancer/palliative/definition/en/.
- Введенская Е. С., Соколова Е. Г., Петрушов П. К. Паллиативная помощь: содержание, определяющее подходы к формированию службы и контингентов больных // Росмедпортал.ком, электронный научно-практический журнал. 2012, т. 3, с. 136–144.
- Введенская Е. С. Паллиативная помощь: быть рядом с больным до конца. Нижний Новгород: Издательство НГМА, 2011.
- Введенская Е. С. Паллиативная помощь — инновационное направление современного здравоохранения. В кн.: Актуальные проблемы химии, биологии и медицины. Красноярск: Научно-инновационный центр, 2011. Кн. 3. С. 5–26.
- Эккерт Н. В., Новиков Г. А., Хетагурова А. К., Шарафутдинов М. Г. Методические рекомендации по организации паллиативной помощи. М.: ММА им. И. М. Сеченова. 2008. 58 с.
- Рекомендации Rec. (2003) 24 Комитета министров Совета Европы государствам-участникам по организации паллиативной помощи. М.: Медицина за качество жизни. 2005. 30 с. URL: http://pallcare.ru/ru/images/user/Ryskversion3.pdf (Дата обращения 01.10.2011).
- Федеральный закон Российской Федерации от 21 ноября 2011 г. № 323?ФЗ «Об основах охраны здоровья граждан в Российской Федерации» URL: http://www.minzdravsoc.ru/docs/laws/104 (Дата обращения: 09.02.2012).
- Singer P. A., Martin D. K., Kelner M. Quality end-of-life care: patient’s perspectives // JAMA. 1999, 281: 163–168.
- Vachon M. L., Kristjanson L., Higginson I. Psychosocial issues in palliative care: the patient, the family, and the process and outcome of care // J Pain Symptom Management. 1995, 10: 142–150.
- Bruera E., Fainsinger R. L. Clinical management of cachexia and anorexia. In: Oxford Textbook of Palliative Medicine 2 Edition Oxford University Press, Oxford, England 1998, 548.
- Billings J. A. Comfort measures for the terminally ill: Is dehydration painful? // J Am Geriatr Soc. 1985, 33: 808–810.
- Ellershaw J. E., Sutcliffe J. M., Saunders C. M. Dehydration and the dying patient // J Pain Sympt Manage. 1995, 10: 192–197.
- Musgrave C. F., Bartal N., Opstad J. The sensation of thirst in dying patients receiving IV hydration // J Pall Care. 1995, 11: 17–21.
- Musgrave D. R. Terminal dehydration: to give or not to give intravenous fluids? // Cancer Nursing. 1990, 13: 62–66.
- Twycross R. B., Lack S. A. Therapeutics in terminal cancer, Churchill Livingstone3 Edition. 1990, 134–136.
- Frank D. Ferris, Charles F. von Gunten, Linda L. Emanuel. Ensuring competency in end-of-life care: controlling symptoms // BMC Palliative Care. 2002, 1: 5.
- Ferris F. D., von Gunten C. F., Emanuel L. L. Competency in end of life care: The last hours of living // J Palliat Med. 2003; 6: 605–613.
- Shuster J. L. Delirium, confusion, and agitation at the end of life // J Pall Med. 1998, 1: 177–186.
- Twycross R., Lichter I. The terminal phase. In: Oxford Textbook of Palliative Medicine. 2 Edition (Edited by: Doyle D., Hanks G. W. C., MacDonald N.). Oxford University Press, Oxford, England, 1998, 987–988.
- Паллиативная помощи онкологическим больным. Учебное пособие под редакцией профессора Г. А. Новикова и академика РАМН, профессора В. И. Чиссова, М.: ООД «Медицина за качество жизни», 2006.
- Сурожский А. Жизнь. Болезнь. Смерть, Издательство: Фонд «Духовное наследие митрополита Антония Сурожского», 2010, 96 с.
| Комментарии |
|
3.26 Copyright (C) 2008 Compojoom.com / Copyright (C) 2007 Alain Georgette / Copyright (C) 2006 Frantisek Hliva. All rights reserved."
| < Предыдущая | Следующая > |
|---|



